Diagnózis a supraventricularis tachycardia
12-elvezetéses EKG
Alatt SVT epizódok meg kell jegyezni a 12 elvezetéses EKG. A legtöbb elérhető EKG digitális adathordozók egy számítógépes kórházi információs rendszerek lehetővé teszik, hogy mindössze tíz EKG kép négy részre a három kipufogó időtartama 2,5 s, és elosztására készített a ritmus vezet V1 vagy a II. Az ilyen képviselet és tárolása az EKG elfogadható ambuláns betegek, de nem a diagnózis és a kezelés az SVT, beleértve vagus, farmakológiai vagy tesztek stimulálása.
12-elvezetéses EKG során tachycardia össze kell hasonlítani, hogy a vizsgálat során nyert sinus ritmus, amely lehetővé teszi, hogy meghatározzuk a helyet a lokalizáció és a jelenléte a villamosan vezető útvonalak aritmia. Tapasztalt kardiológusok tudja azonosítani az AV csomón ismételt belépési tachycardia, AV dugattyús tachycardia, állandó formában csomóponti alternáló tachycardia, isthmus-függő pitvari tachycardia és TS, valamint vállalja a származási hely a fokális pitvari tachycardia és megkülönböztetni az utóbbi forma pitvari tachycardia egy makró mechanizmussal ismételt belépési. Recidiváló szívdobogás az EKG szinusz ritmus alatti előfordulhat markerek nagy a valószínűsége a SVT, mint például:
- pre-gerjesztés vagy jelek megfelelő a rejtett formában WPW-szindrómában;
- Bachman blokád nyaláb által meghatározott P hullám ≥110 ms bimodális különböző vezet, az alsó két-fázisú-ólom, ahol azt széles kezdeti részét a pozitív és negatív keskeny végrész. Ez elektrokardiográfiás megállapítást kell tekinteni egy markere fokozott kockázata AF fejlesztési, pitvari tachycardia a mechanizmus a makro-ismételt belépési és TP (ábra. 1).
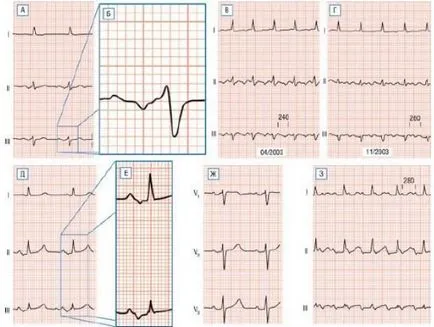
Ábra. 1. intraatrialis blokád és pitvari tachycardia makro-ismételt belépési mechanizmus.
Egy -otvedeniya I, II és III beteg COPD.
D - növekedés kipufogógáz III, bemutatva egy P-hullám (180 ms) a negatív végén komponenst is megfigyelhető ólom II (A).
C és D - a felvétel során két epizód szívdobogás a háttérben a amiodaron terápia. Bizonyítja betegek isthmus-függő TP ment ablatióját. B - TP lehet tekinteni egy tipikus forgalomban impulzus az óramutató járásával ellentétes, és bemutatja az atipikus TP (D), hogy a keringetési lendület az óramutató járásával megegyező irányba.
D-Z - beteg mechanikus protézis MK: (D) a sinus ritmus; (E) növekvő vezet II és III, bemutatva egy sinus P-hullám (140 ms) a negatív végén komponenst, tipikus blokád Bachman nyaláb; kipufogó V1, V2 és V3 (F) alatt sinus ritmus; kipufogógáz I, II és III (B) alatt egy bal pitvari tachycardia mechanizmus makro-ismételt belépési (atípusos flutter) körül egy heg PL után atriotomii.
Hosszú távú monitoring, echokardiográfia
A járóbeteg-napi vagy havi EKG értékelésére használt tüneteket, potenciálisan által okozott aritmiák: szívdobogás, szédülés, ájulás, agyi ischaemiás attak, vagy hirtelen légszomj nyugalomban. XM kevés gyakorlati haszna, ha a tünetek ritkán fordulnak elő, és annak hatásfoka nagyobb, ha a beteg a panaszok napi rendszerességgel, gyakran pitvari ES, de csak ritkán betegek SVT. Azoknál a betegeknél, kevés tünetek és előkezelés nélkül gerjesztés alkalmasabb lehet a havi ellenőrzése EKG, periodikus esemény felvevők és még beültethető monitorok. Diagnózis megfelelő sinus tachycardia eredményei alapján XM. Állandó SVT XM mutathat ideiglenes vagy állandó jellegű aktuális aritmia.
EKG, terheléses
EKG terheléses lehet végezni, ha a ritmuszavar kapcsolatos tünetek fizikai aktivitást. Indukció SVT edzés alatt ritka. A terheléses vizsgálat is használják rizikóstratifikáció betegeknél WPW szindróma és megfigyelés során a betegek állandó végzett SVT után megvonására.
elektrofiziológiai vizsgálat
Stimuláció katéter feltérképezése és a kutatások azt mutatják, hogy meghatározza a jellegét és származását a vezetőképes SVT olyan betegeknél, akik jelöltek rádiófrekvenciás abláció, vagy az ok megállapításához rohamokban szívdobogás betegeknél nem dokumentált ritmuszavarok, ha a tünetek súlyosbodnak, vagy rosszabbodnak az életminőséget. Ha WPW szindróma EFI még mindig alkalmazzák a kockázati besorolást.
Az EPS lehet különböztetni állandó sinus tachycardia pitvari tachycardia betegeknél a dilatációs kardiomiopátia. Paroxizmális tachycardia betegeknél strukturális szívbetegség nélkül általában supraventricularis, bár egyes esetekben ez lehet megfigyelni a jobb vagy a bal kamrai tachycardia spontán. EPS lehetővé teszi számunkra, hogy különbséget a TA miatt Cavo-trikuszpidális földnyelven, más típusú TP vagy pitvari tachycardia a mechanizmus a makro-újrabeléptetéskor igénylő bonyolultabb ablációs eljárások.
Vagus és farmakológiai vizsgálatok
Bolygóideg minták és az infúzió bizonyos gyógyszerek betegek kezelésére használják SVT diagnosztikai és terápiás okokból. A carotis sinus masszázs inkább összenyomja a szemgolyó. A masszázs a carotis sinus betegnek, hogy feküdjön hanyatt fekvő helyzetben emelkedett nyakú, előnyösen egy párnával a feje alatt és vállak, keresi az ellenkező irányba a nyaki verőér, ahol a hatás várható. Folyamatos felvételi EKG legyen hozzáférhető és látható, hogy az orvos.
A masszázst végeznek 5 s az első jobbra, majd balra viszont egy perces intervallumok között masszázs segítségével nagy vagy a mutató és középső ujj együtt több pontján maximális pulzációs arteria carotis igazodó oldalán sternocleidomastoid izom. A carotis sinus masszázs nem kell elvégezni betegeknél cerebrovascularis esemény az elmúlt három hónapban, vagy ha a zaj a terület fölött a verőér a hallgatózás. Diagnosztikai és terápiás hatása a carotis sinus masszázs korlátozódik magas szimpatikus tónus.
Verapamil és adenozin használt / a diagnosztikai és akut terápiás okokból betegeknél SVT. Az adenozin adjuk a / a nagyon gyors bolus, amelyet mosás követ 20 ml 0,9% -os nátrium-klorid-oldattal. A kezdeti dózis 3 mg ismételni minden 2 perc, ha szükséges - Re-adag 6 mg, és egy harmadik adag 12 mg (felnőtt lehet kezdeni egy adag 6 mg). 12 mg adagban lehet ismételni, de ez nem ajánlott, hogy növelje meg. Ha a beteg kórtörténetében asztma vagy COPD, ehelyett használni verapamil (hiányában HF, súlyos szisztolés diszfunkció terápia vagy β-blokkolók). Felnőtteknél, a használata 5-10 mg verapamil / egy perc, és a gyerekek - kezdődik egy adag 0,15 mg / kg. Az adenozin hatását tart egy nagyon rövid idő alatt, míg a verapamil tarthat 30 percig, úgy, hogy a második adag után kell beadni ezt az időszakot.
ablatióját
Katéterabláció hatások kiszorították műtét kezelésére SVT és tartják a választandó kezelés a legtöbb beteg számára sok esetben. Kapcsolatos komplikációk ablatióját függően a tapasztalat az intervenciósok parancsokat, mint az SVT és technológiai lehetőségek az egyes intézmények. Komplikációk az X-ray expozíciót minimalizálható használ egy jó röntgen berendezések alacsony frekvenciájú pulzáló átvilágítás, és az oldalirányú vagy balra ferde vetítés.
A lapos rendszerek és létesítmények, jó szűrési röntgen, tovább csökkentve az expozíciós kockázat a betegek és az üzemeltetők. Elektroanatómiai navigációs rendszerek lehetővé teszik manipuláció intracardiális katéterek nélkül röntgen ellenőrzés. Az előfordulási légmell hiba minimalizálható szúrással a kulcscsont alatti véna, de a megközelítés a nyaki vénából is okozhat ez a szövődmény. Katéter manipuláció ritkán eredményez:
- perforáció a szív akut vagy késleltetett tamponádot igénylő vízelvezető egy betegben teljes antikoaguláns készítmény;
- kárt szelepek, ritkák a normális zökkenőmentes lebonyolítása katéterek;
- elmozdulása trombotikus vagy atheromás masszát embolizáció;
- megsértése katéter Chiari hálózat igénylő folyamatos haladása néhány percig;
- boncoló a hajók, mely lehet részben használatával elkerülhető hosszúságú artériás kanül az idősek;
- átmeneti, de a meghosszabbított mechanikai AV blokád miatt trauma AV csomópont vagy jobb köteg ág betegeknél dilatatív kardiomiopátia;
- mechanikus blokád további utak, amelyek zavarhatják az abláció.
Bár katéterabláció ne legyen végzetes, ugyanakkor van egy halálos kimenetelű volt, és sokan maradnak le nem írt. A kapcsolódó problémák érbe, így például zúzódás, trombózis, a femorális vénába, femoralis arteriovénás fisztula és pseudoaneurysma, függ a képesség az orvos, valamint az intenzitását antikoaguláns terápia alatt vagy az eljárás után. A szív- és érrendszeri problémák a leggyakoribb szövődmények, és lehet súlyos betegeknél akik véralvadásgátló terápiában részesülnek. Gondos kivetéséről pólyát sokáig közvetlenül a kezelés után megfigyelés a lágyéki tapintással, hallgatózás és további ultrahang - szükséges intézkedések korai felismerését igénylő problémát egy speciális kezelés.
Jerónimo FarréHein J. J. Wellens, José M. Rubio és Juan Benezet